Enfermedad Arterial Oclusiva
Integrantes: Jeison Blanco- Catalina López- Danna Mena- Camila Moreno- Juliana Ortegón- Sofia Ospina
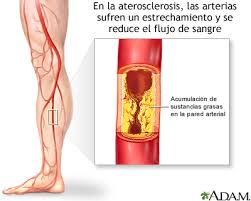
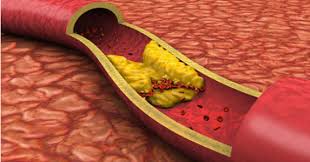
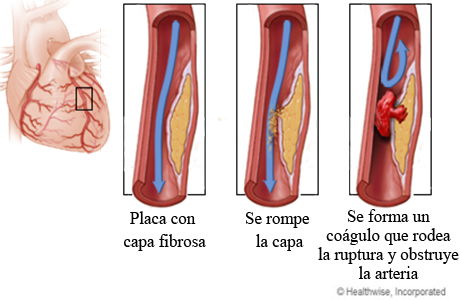
DEFINICIÓN
INCIDENCIA EN COLOMBIA DE LA ENFERMEDAD ARTERIAL OCLUSIVA: Dependiendo de la población de estudio, en pacientes con enfermedad arterial periférica se ha encontrado enfermedad coronaria concomitante diagnosticada por coronariografía en 90% de los pacientes y enfermedad cerebrovascular concomitante en 50%.
(Diehm C, 2006)
En Colombia


Incidencia y prevalencia de la enfermedad arterial periférica asintomática La EAP


Teniendo en cuenta la edad, diversos estudios epidemiológicos han encontrado que la prevalencia total de la enfermedad basada en pruebas objetivas se ubica en el rango de 3 a 10%, aumentando a 15-20% en personas mayores de 70 años. La incidencia anual específica por grupos de edad en este estudio fue de 6 por 10.000 hombres y 3 por 10.000 mujeres en el grupo etáreo de 30 a 44 años, aumentando a 61 por 10.000 hombres y 54 por 10.000 mujeres en el grupo de 65 a 74 años y en el estudio Nacional de salud y nutrición se encontró una prevalencia de 2,5% en el grupo de 50 a 59 años, la cual aumentó a 14,5% en sujetos mayores de 70 años sin hacer diferencia con la presencia o no de síntomas. (Norgren L, 2007)
Incidencia y prevalencia de la enfermedad arterial periférica sintomática La claudicación intermitente (CI):
Está definida como dolor muscular durante el ejercicio que mejora con un corto período de descanso. Un estudio de una cohorte encontró cómo, después de 7,2 años de seguimiento, la incidencia de EAP fue de 9,9 por cada 1000 personas-año en riesgo, siendo la tasa de incidencia de enfermedad sintomática de 1,0. Estudios poblacionales han mostrado que la EAP de los miembros inferiores tiene un curso relativamente benigno, sin embargo, en aquellos pacientes con claudicación intermitente, se presenta mayor comorbilidad cardiovascular y tienen al menos dos veces mas riesgo de enfermedad cardiaca isquémica fatal y enfermedad cerebrovascular, comparada con la población general. Así mismo, la incidencia de CI es también dependiente de la edad, encontrandóse un aumento en la incidencia de 3% en sujetos de 40 años a 6% en sujetos mayores de 60 años; además se ha encontrado que en personas jóvenes, la CI es mas común en hombres que en mujeres, diferencia que tiende a desaparecer con el aumento de la edad. (Hirsch AT, 2006)
Tratamiento fisioterapeutico
A continuación se encontraran 5 artículos recopilados de las bases de datos de ELSEVIER, ScienceDirect y Pubmed, los cuales están relacionados con la intervención por parte de fisioterapia en la EAO; en cada uno se propone un tratamiento para esta enfermedad desde la actividad física y prescripción del ejercicio, basados en la capacidad y funcionalidad de cada paciente
Exercise Rehabilitation in peripheral artery disease Functional impacts and mechanisms of benefits

- La incapacidad para caminar tiene varias implicaciones clínicas importantes. Los pacientes con enfermedad arterial oclusiva han reducido notablemente la calidad de vida relacionada con su salud y con gran prevalencia de depresión, que está relacionada en gran medida con los síntomas que esta genera. La actividad física disminuida en la vida diaria predice una mayor mortalidad general en dicha enfermedad. (Criqui MH 1996).
- Efectos del entrenamiento con ejercicios sobre el estado funcional en EAO (Guralnik JM, 2008) Se han recomendado programas de ejercicio supervisado como tratamiento de primera línea para el tratamiento de la EAO. La evidencia reciente demuestra los beneficios del entrenamiento con ejercicios, incluso entre aquellos pacientes con EAO que no tienen claudicación. Los 35 programas de ejercicios combinados con la modificación del factor de riesgo ofrecen la posibilidad de alterar la trayectoria clínica de la EAO. (Meijer WT 1998)
- El ejercicio físico mejora notablemente la capacidad de caminar en Pacientes con EAO con claudicación intermitente. Un metaanálisis realizado en 1995 que incluyó ensayos no controlados, sugirió la eficacia clínica del ejercicio para mejorar la claudicación de síntomas. La revisión incluyó solo ensayos clínicos controlados que incluyeron 22 estudios con más de 1200 participantes realizados por el grupo CoChrane en 2008 que compararon los programas de ejercicio supervisado con la atención habitual en el tratamiento de la claudicación. (Perlstein TS 2009). Los ejercicios produjo aumentos clínicamente relevantes en el tiempo de caminata (5 minutos) y la distancia de caminata ( > 100 m). Aunque todo Los estudios muestran mejoras relacionadas con el ejercicio en la cinta de correr. En base a las medidas, el grado de beneficio varía según los estudios y los individuos. Las diferencias en la intensidad del ejercicio, así como la adherencia a los programas de ejercicio, pueden explicar la variabilidad observada en el efecto del tratamiento. El beneficio derivado del entrenamiento con ejercicios supera al observado en los ensayos de farmacoterapia con pentoxifilina y cilosta. (Hiatt WR 2001) Sin embargo, datos que comparan directamente los 2 tratamientos. Las modalidades son limitadas. Las mejoras en el rendimiento de la máquina para correr parecen traducirse en una mejor actividad física y calidad de vida. En ensayos aleatorios de rehabilitación de ejercicios en pacientes con claudicación, se ha demostrado que el ejercicio puede aumentar los niveles de actividad diaria y la calidad de vida relacionada con la salud percibida por el paciente. (Hirsch AT 2001) La actividad física aumentada puede traducirse en un funcionamiento más lento y con esto disminuir y potencialmente reducir el riesgo cardiovascular.
- Ejercicio Prescripción para Supervisado Entrenamiento de resistencia en ALMOHADILLA Pacientes Con Intermitente Claudicación
- Frecuencia: 3–5 d / semana
- Modalidad: Rueda de andar para caminar
- Intensidad: Ejercicio a una dado trabajo tarifa a cual la el paciente experimenta el inicio de la claudicación; continuar para caminar hasta que el paciente tenga dolor de puntuación de los síntomas de templado a moderado (3–4 de máximo 5 puntos); entonces se debe detener hasta que el dolor desaparezca completamente; reanudar el ejercicio otra vez a similar intensidad; repetir/Descanso / ejercicio. Progreso a una mayor trabajo varia cuando la paciente puede caminar por 8 minutos y combate síntomas
- Duración Total ejercicio: hora (incluso descanso períodos) debería igual: 50 min / diarios (Diehm C 2009).
Exercise & Sports Science Australia (ESSA) position statement on exercise prescription for patients
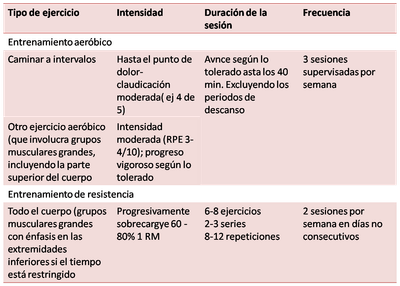

Recomendaciones de prescripción del ejercicio
En la Tabla adjunta se presenta una descripción general de las recomendaciones de prescripción de ejercicios para pacientes con EAP y claudicación. Los autores recomiendan que la prescripción de ejercicio debe a parte de dirigirse a mejorar la capacidad de caminar también tratar los factores de riesgo para evitar la progresión de la enfermedad. Es necesario que antes de iniciar un programa de ejercicio se realicen las pruebas de capacidad funcional y demás pruebas que se consideren pertinentes para la situación de cada paciente.
- Duración del programa
Se espera que dentro de los 2 primeros meses de haber iniciado el programa la persona debe haber mejorado la capacidad de caminar, pero los pacientes deben tratar de completar al menos 6 meses de entrenamiento; sin embargo es importante que estos pacientes por su alto riesgo cardiovascular y bajos nieles de actividad física reciban apoyo para que la actividad física comience a ser parte de regular de su estilo de vida de forma continua.
- Frecuencia y duración de las sesiones de ejercicio.
Los programas de ejercicio supervisados que incorporan 2–3 sesiones por semana durante 40 minutos por sesión, independientemente de la intensidad, llevan a mejoras significativas en la capacidad de recorrer distancias máximas sin dolor. Es probable que la participación en más de tres sesiones supervisadas por semana no genere más ganancias significativas para el paciente a lo largo del programa, además de que se debe considerar la motivación y la adherencia del paciente al determinar la frecuencia de las sesiones supervisadas.
Debido a las limitaciones que impone la claudicación, es difícil que el paciente logre mantener períodos continuos de ejercicio, en especial durante la primera etapa del programa. Por esta razón, la prescripción y el seguimiento de la duración de la sesión de ejercicios deben tener en cuenta el tiempo total de la sesión, es decir, el tiempo dedicado al ejercicio y el tiempo de descanso. En las etapas iniciales de un programa, 10-20 minutos de ejercicio acumulado pueden ser factibles durante una sola sesión, lo ideal es ir aumentando progresivamente el tiempo en el que se realizará el ejercicio, con el fin de cumplir con el mínimo de 150 minutos por semana.
- ENTRENAMIENTO AEROBICO
Si bien el entrenamiento de la capacidad aeróbica es fundamental en los usuarios que padecen de enfermedad arterial oclusiva, es necesario aclarar que los parámetros de prescripción deben ser específicos según la condición de cada paciente, para permitir el mayor número de beneficios posibles; por otro lado, como prescripción o parámetros generales en esta condición es recomendable que dichos pacientes manejen como “modo de ejerciciola caminata, a intervalos de velocidad máxima tolerable. Tres sesiones por semana, en las que se acumulan 40 minutos o más de caminata en cada sesión”, de la misma manera, en el apartado exponen que los elementos fundamentales a considerar en la prescripción del ejercicio en dichos pacientes y que siempre deben estar bajo supervisión son: la intensidad, la cual se cuantifica mediante una escala de claudicación donde 0 = sin dolor y 5 = dolor máximo, El ritmo cardíaco individual del paciente y la respuesta de la presión arterial ante el ejercicio.
Por otro lado aclaran que para los pacientes que no les es posible adoptar el bípedo y realizar la marcha debido al dolor claudicante, se debe hacer énfasis en el trabajo de MMII, principalmente de: la musculatura de pantorrilla, cuádriceps y el músculo de los isquiotibiales, y por ultimo especifican que la repercusión del trabajo en MMSS para mejorar la capacidad aeróbica es una condición que debe ser más estudiada para validar sus resultados en evidencia científica, considerando además que la intensidad en estas pruebas se mide mediante la implementación de la escala de Borg y la finalidad del trabajo de esta condición es para mitigar el riesgo cardiovascular y minimizar los efectos fisiológicos de un estilo de vida sedentario en dichos pacientes.
- EJERCICIOS DE ENTRENAMIENTO DE RESISTENCIA
El efecto del entrenamiento de resistencia convencional es conflictivo y confuso actualmente, con un poco nivel de evidencia en las publicaciones científicas hasta el momento, pero lo realmente importante es lo que genera el entrenamiento de esta capacidad en los sujetos con enfermedad arterial oclusiva, en cuento a mejoras funcionales y a la reducción del riesgo cardiovascular en pacientes mayores. Y destacando parámetros propios para su prescripción, recomendando “mínimo de dos, idealmente tres sesiones por semana, realizadas en días no consecutivos. El entrenamiento de resistencia generalmente se prescribe además de caminar u otras formas de ejercicio aeróbico”, con progresiones en la intensidad de trabajo de forma controlada y monitorizada constantemente, aclarando que “los pacientes deben realizar 3 series de 8 a 12 repeticiones con intervalos de 1 a 2 minutos de descanso de todo el cuerpo con entrenamiento de resistencia progresiva, que incorporan 6 a 8 ejercicios, incluidos los grupos musculares primarios que participan en la caminata (es decir, gastrocnemio, tibial anterior, cuádriceps, isquiotibiales y glúteos)”, reconociendo estos grupos musculares como fundamentales en la mejora del trabajo de resistencia como respuesta a la actividad vigorosa. (Askew, 2014)
PHYSIOTHERAPY FOR INTERMITTENT CLAUDICATION: A REVIEW ARTICLE
la prescripción del ejercicio esta encaminada según edad del paciente, estadio de la enfermedad y capacidad aérobica pero lo mas importante que se pueda realizar en casa sin supervisión por algún riesgo expuesto, con el fin de que los pacientes sean ser independientes y conscientes de lo que se debe realizar y de lo que no.
"Estudios recientes demuestran que el ejercicio estimula ganancias en Flujo sanguíneo colateral después de la oclusión femoral en modelos de roedores" (Preeti S. Christian. 2015).
a través de la ampliación colateral
- INTENSIDAD: se basa en ser progresiva según la tolerancia al ejercicio con una adecuada reserva de frecuencia cardiaca o reserva de captación de oxígeno
- EJERCICIOS RECOMENDADOS PARA EXTREMIDADES INFERIORES: Extensiones de piernas, , prensa, aductor / abductor, sembradora de tobillo / flexión dorsal, flexión / extensión del dedo del pie.
- EJERCICIOS PARA EXTREMIDADES SUPERIORES: Curl de bíceps, Extensión de tríceps, Prensa de arriba, Lateral, elevaciones, press de banca, pull-down lateral / pull-ups, Bent -over
con el fin de aumentar flujo sanguíneo y mejora en la claudicación intermitente.
Mejora la salud endotelial porque este regula el flujo arterial dentro del vaso, Un ejercicio supervisado
Programa aumento del flujo dependiente del endotelio mediado Dilatación de la arteria braquial en un 65%, con ayuda de los ejercicios de extremidad inferior y entrenamiento de fuerza.
Mejora el metabolismo del músculo esquelético y mitocondrial: "el crecimiento capilar inducida por el ejercicio en el esqueleto, el músculo también depende de los proliferadores de peroxisomas activados.
receptor-gamma coactivator-1α, lo que sugiere una conexión entre la función mitocondrial y adaptaciones al ejercicio relevantes." (Preeti S. Christian. 2015). como por ejemplo con ayuda del aumento progresivo del tiempo de caminata en el usuario.
Disminuye la actividad inflamatoria: Un ejercicio de 3 meses. Programa activación de neutrófilos mejorando después de correr disminuye notablemente inflamación en comparación con las personas que no realizan esta actividad.
REHABILITATION OF PATIENTS WITH PERIPHERAL ARTERIAL DISEASE IN IIA STAGE ACCORDING TO LERICHE-FONTAI


Concluyen que no solo mejora el control metabólico, además mejora la reserva de energía reduciendo una restricción inducida a nivel vascular restableciendo la calidad y esperanza de vida, incluso existe un vínculo en la autonomía para desplazamientos y cambios humorales, pero se tiene en cuenta la limitación que puede causar la claudicación intermitente. Finalmente, se cree que un entrenamiento intensivo y con mayor duración afectaría significativamente los parámetros cardiovasculares, interfiriendo en él mecanismos patológicos más complejos. Por otro lado, se recomienda que, para el usuario con discapacidad visual, enfermedades osteomusculares y en el adulto mayor hay mayor facilidad en el manejo de la bicicleta estática por el bajo riesgo en comparación con la cinta rodante contribuyendo a cambios del tono muscular, en la articulación y el equilibrio.
EXERCISE TRAINING FOR MANAGEMENT OF PERIPHERAL ARTERIAL DISEASE: A SYSTEMATIC REVIEW AND META-ANALYS

Cuando demuestran ejercicios aeróbicos según la evaluación por WIQ conduce a pequeños pero significantes cambios en el alivio del dolor por claudicación incluyendo la mejora en la distancia, velocidad y capacidad para caminar de forma económica mientras que en otra literatura no solo influyo en el WIQ sino también en el SF-36 enfocado directamente hacia la calidad de vida, cuando los estudios se enfocaban en efectos del entrenamiento de resistencia u otras modalidades producía resultados tanto buenos como malos de acuerdo al dolor solicitando mayor estudio en la temática.
Finalmente, se identificó que la prescripción para este tipo de ejercicio era el dolor de claudicación debido a que se han observado mejoras importantes con una adecuada implementación en el tratamiento.
Protocolo de tratamiento


| PROTOCOLO DE TRATAMIENTO FISIOTERAPEUTICO PARA LA ENFERMEDAD ARTERIAL OCLUSIVA |
| AUTORES: |
Blanco Jeison, Catalina lopez, danna mena, camila moreno, juliana Ortegón, Sofia Ospina |
INTRODUCCIÓN Teniendo en cuenta una amplia base de datos de 15 artículos científicos indexados con un rango de publicación desde el 2013-2018 que abordan a cabalidad la Enfermedad Arterial Oclusiva (EAO) y en su mayoría establecen bases o parámetros específicos en cuanto al planteamiento de un protocolo general de tratamiento y abordaje desde la terapia física y el trabajo focal sobre el sistema cardiovascular pulmonar enfocado en los usuarios que padecen dicha patología, con la finalidad de controlar o minimizar limitaciones en la participación o consecuencias irreversibles del avance de la cronicidad de la patología. Teniendo claro lo anterior, es válido entonces especificar que los objetivos de un programa de ejercicios para personas que padecen EAO son principalmente reducción del dolor por claudicación intermitente (si está presente), reducción de los factores de riesgo de la enfermedad cardiovascular, aumento de la capacidad de caminata y mejorar de la tolerancia y el acondicionamiento físico general del usuario ante la actividad física. Métodos de evaluación fisioterapéutica Para aplicar un protocolo de intervención se debe realizar una previa valoración a al/los usuarios(s), que permitan estandarizar y clasificar según características propias, el estado general del usuario que va a ser sometido a determinado protocolo de rehabilitación, resaltando principios de individualidad en cuanto a la prescripción de la actividad para cada usuario que favorezca beneficios generales en el estado de salud. Dentro de los artículos mencionados anteriormente, destacan las siguientes pruebas y/ o parámetros para un adecuado proceso de valoración: Medición del índice tobillo-brazo (ITB): Permite la evaluación de la circulación arterial hacia los miembros inferiores, facilitando el diagnóstico de alteraciones en el retorno venoso que puede llevar a claudicación intermitente y presencia de sintomatología dolorosa en los usuarios.
|
FASE 1 (Fase inicial) | ||||
| TIPO DE EJERCICIO | FRECUENCIA CARDIACA MÁXIMA | INTENSIDAD | DURACIÓN | RITMO DE PROGRESIÓN |
| Movilidad Articular- Cuello de pie, rodilla y cadera (Hidroterapia) | < 40-60% | Actividades aeróbicas de baja intensidad e impacto 1 MET | 15 minutos de inmersión | NIvel bajo: 40% Fc max corresponde a 10 semanas (3-4 meses) |
| Cinta Rodante (Sin inclinación) | < 40-60% | Actividades aeróbicas de baja intensidad e impacto 1 MET | 10 minutos- Escala de borg: 4 | NIvel bajo: 40% Fc max corresponde a 10 semanas (3-4 meses) |
| Bicicleta estática (Sin resistencia) | < 40-60% | Actividades aeróbicas de baja intensidad e impacto 1 MET | 10 minutos | NIvel bajo: 40% Fc max corresponde a 10 semanas (3-4 meses) |
| Ejercicios dinámicos-activos (Posicion sedente y bipedo asistido) | < 40-60% | Actividades aeróbicas de baja intensidad e impacto 1 MET | 5 minutos-3 series por cada posición (cada serie) | Nivel medio: 50% Fc max corresponde a 6 semanas (3-4 meses) |
| Estiramientos Dinámicos (por cadenas musculares) | < 40-60% | Actividades aeróbicas de baja intensidad e impacto 1 MET | 10 minutos (en su totalidad) | Nivel Alto: 60% Fc max 4 semanas (3-4 meses) |
| Ejercicios aeróbico (Subir escaleras) | < 40 - 60 % | Actividad aeróbica de bajo impacto que promueva el fortalecimiento | 10 minutos | Nivel Alto 60% Fc max 4 semanas (3-4 meses) |
FASE 2 (Fase de mejora) | ||||
| TIPO DE EJERCICIO | FRECUENCIA CARDIACA MÁXIMA % | INTENSIDAD | DURACIÓN | RITMO DE PROGRESIÓN |
| Ejercicio aeróbico (caminata) | 50% al 60% | 5 a 7 mets (mediana intensidad) | 20 a 60 (min) según progresión | 4 a 5 meses aproximadamente de 3 a 5 veces por semana Aumentar duración del ejercicio cada 2 a 3 semanas (ejercicio supervisado) |
| Ejercicio aeróbico (Bicicleta estática) | 50% al 60% | 5 a 7 mets (mediana intensidad) | 20 a 60 (min) según progresión | 4 a 5 meses aproximadamente de 3 a 5 veces por semana Aumentar duración del ejercicio cada 2 a 3 semanas (ejercicio supervisado) |
| Ejercicio aeróbico Caminata en cinta rodante (hasta presentar dolor) | 50% al 60% | 5 a 7 mets (mediana intensidad) | 20 a 60 (min) según progresión | 4 a 5 meses aproximadamente de 3 a 5 veces por semana Aumentar duración del ejercicio cada 2 a 3 semanas (ejercicio supervisado) |
| Entrenamiento aeróbico continuo (Eliptica) | 50% al 60% | 5 a 7 mets (mediana intensidad) | 20 a 60 (min) según progresión | 4 a 5 meses aproximadamente de 3 a 5 veces por semana Aumentar duración del ejercicio cada 2 a 3 semanas (ejercicio supervisado) |
| Ejercicio aeróbico (Ergometría de la parte superior del cuerpo) | 50% al 60% | 5 a 7 mets (mediana intensidad) | 20 a 60 (min) según progresión | 4 a 5 meses aproximadamente de 3 a 5 veces por semana Aumentar duración del ejercicio cada 2 a 3 semanas (ejercicio supervisado) |
| Ejercicio aeróbico discontinuo (Step guiado) | 50% al 60% | 5 a 7 mets (mediana intensidad) | 20 a 60 (min) según progresión | 4 a 5 meses aproximadamente de 3 a 5 veces por semana Aumentar duración del ejercicio cada 2 a 3 semanas (ejercicio supervisado) |
FASE 3 (Fase de mantenimiento) | ||||
| TIPO DE EJERCICIO | FRECUENCIA CARDIACA MÁXIMA | INTENSIDAD | DURACIÓN | RITMO DE PROGRESIÓN |
| Ejercicio aeróbico (subir escaleras realizando descarga de peso uniformes en cada hemicuerpo) | 60-70, 80% | 8-10 METS (Intensidad media a alta) | 20 minutos | >6 meses 3-5 sesiones por semana Mayor independencia |
| Ejercicio aerobico + anaerobico (planos inclinados más resistencia externa) | 60-70, 80% | 8-10 METS (Intensidad media a alta) | 20-30 minutos | >6 meses 3-5 sesiones por semana Mayor independencia |
| Ejercicio anaeróbico (descarga de peso en 4 puntos con apoyo de rodilla y pie alternado) | 60-70, 80% | 8-10 METS (Intensidad media a alta) | 30-40 minutos | >6 meses 3-5 sesiones por semana Mayor independencia |
| Ejercicio anaeróbico Fortalecimiento de extremidad inferior (con pesas tobilleras aumento progresivo realiza marcha con aumento de flexión de cadera) | 60-65% | 8-10 METS (Intensidad media a alta) | 20-30 minutos | >6 meses 5-6 sesiones por semana promoviendo funcionalidad y disminuyendo debilidad |
| ejercicios anaeróbicos (ejercicios de equilibrio y estabilidad con manejo de la propiocepción a nivel corporal) | según percepción y progresión del paciente | 8-10 METS (Intensidad media a alta) | 10-15 minutos | >6 meses 3-5 sesiones por semana disminuye el riesgo de caídas y aumenta conciencia corporal |
| ejercicios de promover adecuada circulación (elevación de extremidades inferiores en diferentes ángulos con ayuda de las movilizaciones activas en diferentes direcciones a nivel plantar) | 40-50% | 8-10 METS (Intensidad media a alta) | 10-15 minutos | >6 meses 3-5 sesiones por semana disminuye sintomatologia y promueve retorno venoso adecuado |
FASE 4 (Fase de mantenimiento tardío) | ||||
| TIPO DE EJERCICIO | FRECUENCIA CARDIACA MÁXIMA | INTENSIDAD | DURACIÓN | RITMO DE PROGRESIÓN |
| Ejercicio mixto aeróbico-anaeróbico Step con silla | 70% al 90% | 10 a 12 mets (intensidad alta) | 60 a 90 (min) según progresión | A partir de los 9 meses aproximadamente, de 3 a 5 sesiones por semana (ejercicio supervisado) |
| Ejercicio mixto aeróbico-anaeróbico Mountain climbers | 70% al 90% | 10 a 12 mets (intensidad alta) | 60 a 90 (min) según progresión | A partir de los 9 meses aproximadamente, de 3 a 5 sesiones por semana (ejercicio supervisado) |
| Ejercicio mixto aeróbico-anaeróbico Zancadas | 70% al 90% | 10 a 12 mets (intensidad alta) | 60 a 90 (min) según progresión | A partir de los 9 meses aproximadamente, de 3 a 5 sesiones por semana (ejercicio supervisado) |
| Ejercicio anaeróbico Abdomen- El balancín 2 a 3 series | 70% al 90% | 10 a 12 mets (intensidad alta) | 15 a 20 (min) según progresión | A partir de los 9 meses aproximadamente, de 3 a 5 sesiones por semana (ejercicio supervisado) |
Bibliografía
- Choy, L. O. D., Beruvides, D. G., Roger, L. G. L., & Valdés, T. N. (2017). Programa de entrenamiento físico rehabilitador de enfermedad arterial periférica en pacientes con enfermedad arterial coronaria. Revista Universidad Médica Pinareña, 13(1), 1-45.
- Cornelis, N., Buys, R., Fourneau, I., Dewit, T., & Cornelissen, V. (2018). Exploring physical activity behaviour - needs for and interest in a technology-delivered, home-based exercise programme among patients with intermittent claudication. VASA. Zeitschrift Fur Gefasskrankheiten, 47(2), 109–117. https://doi-org.proxy.umb.edu.co/10.1024/0301-1526/a000654
- Ehrman, J. K., Lui, K., & Treat-Jacobson, D. (2017). Supervised Exercise Training for Symptomatic Peripheral Artery Disease. Journal of Clinical Exercise Physiology, 6(4), 78-83.
- Farzin, M, Spronk, S, Lijckle, M, y otros (2015). Endovascular Revascularization and Supervised Exercise for Peripheral Artery Disease and Intermittent Claudication: A Randomized Clinical Trial. JAMA Network. Recuperado de: https://jamanetwork.com/journals/jama/fullarticle/2468892?alert=article
- Gerhard-Herman, M. D., Gornik, H. L., Barrett, C., Barshes, N. R., Corriere, M. A., Drachman, D. E., ... & Misra, S. (2017). 2016 AHA/ACC guideline on the management of patients with lower extremity peripheral artery disease: executive summary: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Journal of the American College of Cardiology, 69(11), 1465-1508.
- Gomez,F. (2014). LA PROGRAMACIÓN DEL EJERCICIO EN SUJETOS CON ARTERIOPATIA PERIFERICA. Fisiología aplicada a la educación física. Recuperado de: http://congresoeducacionfisica.fahce.unlp.edu.ar/10o-ca-y-5o-l-efyc/descargables/la-programacion-del-ejercicio-en-sujetos-con-arteriopatia-periferica
- Lage, L., Hernández, C. & Valdés, N (2016). Programa de entrenamiento físico rehabilitador para pacientes con enfermedad arterial periférica y cardiopatía isquémica. CorSalud 8(1):29-37
- Quarto, G., Amato, B., Serra, R., Benassai, G., Monti, M. G., Salzano, A., ... & Furino, E. (2017). The effects of Crenotherapy and exercise in peripheral arterial occlusive disease. A comparison with simple exercise training. Annali italiani di chirurgia, 88, 469-477.
- Timothy P. Murphy, MD,* Donald E. Cutlip, MD,yz Judith G. Regensteiner, PHD,x Emile R. Mohler III, MD,k David J. (2015). Supervised Exercise, Stent Revascularization, or Medical Therapy for Claudication Due to Aortoiliac Peripheral Artery Disease. JOURNAL OF THE AMERICAN COLLEGE OF CARDIOLOGY. VOL. (65, NO. 10, 2015).
- Woessner,N., Pieper, C. & O'Reilly, E. (2017). Combined Dietary Nitrate and Exercise Intervention in Peripheral Artery Disease: Protocol Rationale and Design. JMIR Res Protoc. 6(10): e139.Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5645641/
BIBLIOGRAFÍA
Askew, C. D., Parmenter, B., Leicht, A. S., Walker, P. J., & Golledge, J. (2014). Exercise & Sports Science Australia (ESSA) position statement on exercise prescription for patients with peripheral arterial disease and intermittent claudication. Journal of science and medicine in sport, 17(6), 623-629.
Naomi M. Hamburg, MD; Gary J. Balady, MD.(2013) Exercise Rehabilitation in Peripheral Artery Disease
Functional Impact and Mechanisms of Benefits. Department of Medicine, Boston University, 88 E Newton St, Boston, MA 02118. (Circulation. 2013;123:87-97.) American Heart Association, Inc. Recovered from: https://www.ahajournals.org/doi/pdf/10.1161/CIRCULATIONAHA.109.881888.
García R., Martínez S., Hernández N., Muñoz A., Bretón G., Garrido R., Gallo J., Villarreal R., Barrera J.G., García G., Ganem W., Berrío J. Guia De Diagnostico Y Tratamiento De La Enfermedad Arterial Oclusiva Crónica De Las Extremidades Inferiores. Guía De La Asociación Colombiana De Angiología Y Cirugía Vascular. Rev Col. Cir Vasc. 2009. Pp (8-11).
Diehm C, Lange S, Darius H et al. Association of low ancle brachial index with high mortality in primary care. Europ Heart J 2006; 27: 1743- 1749.
Norgren L, Hiatt WR, Dormandy JA et al. Inter-society consensus for the management of peripheral arterial disease (TASC II). Europ J Vasc Endovasc surg, 2007; 33 (1): S1-S75.
Hirsch AT, Haskal ZJ, Hertzer NR et al. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease (Lower Extremity, Renal, Mesenteric, and Abdominal Aortic) 2006;113;e463-e465.
Hooi JD, Kester AD, Stoffers HE et al. Incidence of and Risk Factors for Asymptomatic Peripheral Arterial Occlusive Disease: a longitudinal study. Am J Epid 2001; 153 (7): 666-672
Criqui MH, Denenberg JO, Bird CE, Fronek A, Klauber MR, Langer RD. The correlation between symptoms and non-invasive test results in patients referred for peripheral arterial disease testing. Vasc Med. 1996; 1:65–71.
Hiatt WR. Medical treatment of peripheral arterial disease and claudication. N Engl J Med. 2001;344:1608 –1621.
Feigelson HS, Criqui MH, Fronek A, Langer RD, Molgaard CA. Screening for peripheral arterial disease: the sensitivity, specificity, and predictive value of noninvasive tests in a defined population. Am J Epidemiol. 1994;140:526 –534.
Hirsch AT, Criqui MH, Treat-Jacobson D, Regensteiner JG, Creager MA, Olin JW, Krook SH, Hunninghake DB, Comerota AJ, Walsh ME, McDermott MM, Hiatt WR. Peripheral arterial disease detection, awareness, and treatment in primary care. JAMA. 2001;286:1317–1324.
McDermott MM, Greenland P, Liu K, Guralnik JM, Criqui MH, Dolan NC, Chan C, Celic L, Pearce WH, Schneider JR, Sharma L, Clark E, Gibson D, Martin GJ. Leg symptoms in peripheral arterial disease: associated clinical characteristics and functional impairment. JAMA. 2001;286:1599 –1606.
Meijer WT, Hoes AW, Rutgers D, Bots ML, Hofman A, Grobbee DE. Peripheral arterial disease in the elderly: the Rotterdam Study. Arterioscler Thromb Vasc Biol. 1998;18:185–192.
Diehm C, Allenberg JR, Pittrow D, Mahn M, Tepohl G, Haberl RL, Darius H, Burghaus I, Trampisch HJ. Mortality and vascular morbidity in older adults with asymptomatic versus symptomatic peripheral artery disease. Circulation. 2009;120:2053–2061.
Perlstein TS, Creager MA. The ankle-brachial index as a biomarker of cardiovascular risk: it’s not just about the legs. Circulation. 2009;120: 2033–2035.
Preeti, C. (2015). PHYSIOTHERAPY FOR INTERMITTENT CLAUDICATION: A REVIEW ARTICLE. Review Article. publicado en: http://ijcrr.com/uploads/405_pdf.pdf